Dermatologie
Atopische Dermatitis
Hautgesundheit im Fokus: Die Bedeutung häufiger dermatologischer Erkrankungen
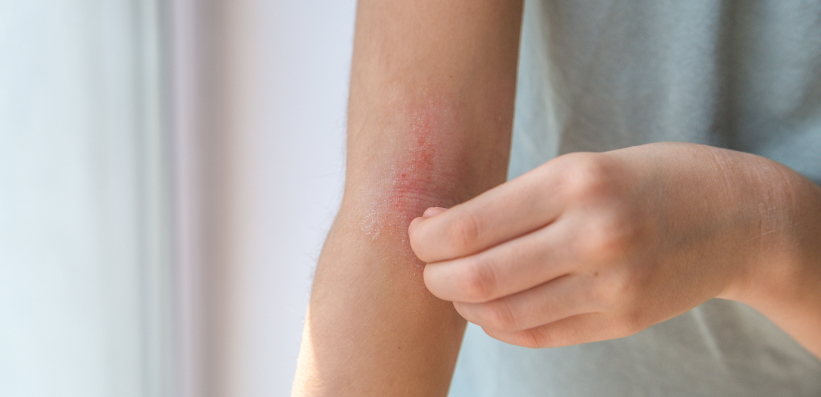
Dermatologische Erkrankungen zählen weltweit zu den häufigsten gesundheitlichen Beschwerden und stellen eine erhebliche Belastung für Betroffene und deren Umfeld dar. Schätzungen zufolge leiden 30 - 70 % der Menschen im Laufe ihres Lebens an mindestens einer Hauterkrankung.1
Zu den häufigsten Krankheitsbildern gehören:
- Atopische Dermatitis
- Akne
- Aktinische Keratosen
Diese Erkrankungen unterscheiden sich in Ursache und Verlauf, sind jedoch allesamt von hoher Relevanz für die klinische Dermatologie.2,3
Atopische Dermatitis: mehr als nur trockene Haut
Die Atopische Dermatitis (AD) ist eine chronisch-entzündliche Hauterkrankung, die häufig bereits im Säuglingsalter beginnt und auch im Erwachsenenalter fortbestehen kann. Typische Symptome sind:
- trockene, juckende Haut
- ekzemartige Läsionen
- Schlafstörungen
AD tritt oft gemeinsam mit anderen atopischen Erkrankungen wie Asthma oder allergischer Rhinitis auf. Die Ursachen sind multifaktoriell: genetische Prädispositionen (z. B. Filaggrin-Gen-Defekte), Umweltfaktoren und immunologische Prozesse spielen eine zentrale Rolle.4
Therapieansätze
Die Behandlung zielt darauf ab:
- die Hautbarriere zu stärken
- Entzündungen zu reduzieren
- den Juckreiz zu lindern
Prävention & Hautpflege
Neben der Therapie bleibt die Prävention ein zentraler Bestandteil der Hautgesundheit – insbesondere durch:
- konsequenten UV-Schutz,
- regelmäßige und angepasste Hautpflege mit rückfettenden und feuchtigkeitsspendenden Pflegeprodukten,
- Vermeidung von Triggern (Allergenkarenz),
- Tragen von hautfreundlicher, leichter Kleidung.
Fragen und Antworten rund um die Atopische Dermatitis
Welche zentralen pathophysiologischen Mechanismen bestimmen die atopische Dermatitis?
Die atopische Dermatitis beruht auf einer gestörten Hautbarriere und einer immunologischen Dysregulation, insbesondere einer Überaktivität der Typ 2 Immunantwort. Filaggrin Genvarianten reduzieren die Barriereintegrität, wodurch Irritanzien und Allergene leichter eindringen können. Gleichzeitig führen Zytokine wie IL4 und IL13 zu einer chronischen Entzündung und verstärktem Juckreiz. Die Pathophysiologie ist multifaktoriell und schubhaft geprägt. Bestimmte Genvarianten beeinflussen die Immunantwort, indem sie die Regulation von IL4 und IL13 stören. Dadurch kommt es zu einer chronischen Entzündung und verstärktem Juckreiz bei atopischer Dermatitis. Der ausgeprägte Juckreiz führt bei atopischer Dermatitis zu häufigem Kratzen, das die Hautbarriere weiter schädigt und so erneut Juckreiz auslöst – ein selbstverstärkender Zirkel, der die Entzündung aufrechterhält.
Quellen:
- Werfel T, et al. S3Leitlinie Atopische Dermatitis. AWMFRegister Nr. 013027. 2023. Verfügbar unter: https://register.awmf.org/ (Zugriff: 12.02.2026).
- Weidinger S, et al. Filaggrin lossoffunction mutations predispose to atopic dermatitis. Nat Genet. 2006;38(4):447453. doi:10.1038/ng1767.
- Riedl E. TherapieUpdate zur atopischen Dermatitis. Hautnah. 2024; 23: 9399. doi:10.1007/s12326024006497.
Welche epidemiologische Bedeutung hat die atopische Dermatitis in Deutschland?
In Deutschland liegt die 1-Jahres-Prävalenz im Kindesalter bei mindestens 7 %, bei Erwachsenen bei rund 4–5 %. Die Erkrankung beginnt häufig früh im Leben und kann persistieren. Studien zeigen einen chronischen Verlauf mit hoher Krankheitslast und relevanten gesundheitsökonomischen Auswirkungen. Saisonale und regionale Unterschiede wurden ebenfalls dokumentiert.
Quellen:
- Robert KochInstitut. Themenschwerpunkt Allergien und atopische Erkrankungen. 2024.
- Wollenberg A, et al. Neurodermitis im Kindes und Erwachsenenalter. Dtsch Ärztebl Int. 2023;120:2243. doi:10.3238/arztebl.m2023.0011.
- Zietze HA, et al. Epidemiology and treatment of adult patients with atopic dermatitis. Hautarzt. 2021;72:963974. doi:10.1007/s00105021048595.
Welche diagnostischen Kriterien sind leitliniengemäß ausschlaggebend?
Die Diagnose ist klinisch und basiert auf typischen Leitsymptomen wie chronisch rezidivierenden Ekzemen, Pruritus und altersabhängigen Verteilungsmustern. Die S3-Leitlinie empfiehlt eine strukturierte Anamnese zu Triggern, Allergien, Infektionen und Komorbiditäten. Allergologische Testungen sollen gezielt erfolgen, wenn der Verdacht auf relevante Sensibilisierungen besteht. Differenzialdiagnosen wie Psoriasis oder Kontaktekzem müssen ausgeschlossen werden.
Quellen:
- Werfel T, et al. S3Leitlinie Atopische Dermatitis. AWMFRegister Nr. 013027. 2023.
- Deutsche Dermatologische Gesellschaft. S3Leitlinie Atopische Dermatitis. 2023.
- Wollenberg A, et al. Atopic dermatitis in children and adults. Dtsch Ärztebl Int. 2023.
Welche Rolle spielen genetische Faktoren bei der Krankheitsentstehung?
Filaggrin Genmutationen gelten als einer der stärksten bekannten genetischen Risikofaktoren. Sie führen zu einer verminderten Barrierefunktion, erhöhtem transepidermalen Wasserverlust und erhöhter Anfälligkeit für Allergene. Genetische Prädispositionen interagieren mit Umweltfaktoren und immunologischen Mechanismen. Nicht jeder Patient mit Mutation entwickelt AD, was den multifaktoriellen Charakter unterstreicht.
Quellen:
- Weidinger S, et al. Nat Genet. 2006;38(4):447453. doi:10.1038/ng1767.
- Hay RJ, et al. Global burden of skin disease. J Invest Dermatol. 2014;134(6):15271534. doi:10.1038/jid.2013.541.
- S3Leitlinie Atopische Dermatitis. AWMF. 2023.
Welche Umwelt- und Triggerfaktoren sind klinisch besonders relevant?
Reizstoffe wie Duftstoffe, synthetische Stoffe, Seifen, Temperaturwechsel sowie Allergene können Schübe auslösen. Infektionen, Stress und mechanische Irritation verstärken den Juckreiz-Kratz-Zirkel. Leitlinien betonen die Bedeutung individueller Triggeranalysen und konsequenter Hautbarrierepflege. Die Expositionsreduktion ist ein zentraler Bestandteil des Managements.
Quellen:
- Heratizadeh A, et al. S3Leitlinie Atopische Dermatitis. AWMF. 2023.
- Medizinische Hochschule Hannover. Informationsblatt Atopische Dermatitis. 2025.
- CME MedLearning. Klinische Phänotypen und Trigger. 2025.
Wie wird die atopische Dermatitis leitliniengerecht klassifiziert?
Die Erkrankung wird anhand des Schweregrades in leicht, moderat oder schwer eingeteilt, basierend auf Ausmaß, Intensität der Entzündung, Juckreiz und Lebensqualitätsbeeinträchtigung. Instrumente wie SCORAD oder EASI unterstützen die objektive Einschätzung. Eine regelmäßige Reevaluation wird empfohlen, um Therapieziele anzupassen.
Quellen:
- S3Leitlinie Atopische Dermatitis. AWMF. 2023.
- Pradeau MA, et al. Aktuelle dermatologische Leitlinien. Die Dermatologie. 2026;1.
- Riedl E. Hautnah. 2024;23:9399.
Welche Prinzipien der Basistherapie gelten als Standard der Versorgung?
Die Basistherapie umfasst eine konsequente tägliche Pflege mit rückfettenden und feuchtigkeitsspendenden Präparaten, angepasst an Hautzustand und Jahreszeit. Ziel ist die Stabilisierung der Barriere, Reduktion des transepidermalen Wasserverlustes und des Juckreizes sowie die Verlängerung schubfreier Intervalle. Milde, pH neutrale Reinigungsprodukte werden empfohlen. Regelmäßigkeit ist entscheidend, auch in schubfreien Phasen.
Quellen:
- Medizinische Hochschule Hannover. Informationsblatt Atopische Dermatitis. 2025.
- S3Leitlinie Atopische Dermatitis. AWMF. 2023.
- Deutsche Dermatologische Gesellschaft. Leitlinienübersicht. 2023.
Welche Komorbiditäten treten häufig gemeinsam mit atopischer Dermatitis auf?
Patienten haben ein erhöhtes Risiko für weitere atopische Erkrankungen wie Asthma oder allergische Rhinitis. Psychosoziale Belastungen, Schlafstörungen und sekundäre bakterielle Infektionen treten häufig auf. Die Komorbiditäten beeinflussen den Krankheitsverlauf und erfordern ein interdisziplinäres Management.
Quellen:
- Wollenberg A, et al. Dtsch Ärztebl Int. 2023.
- RKI. Allergien und atopische Erkrankungen. 2024.
- CME MedLearning. Komorbiditäten AD. 2025.
Welche Rolle spielen Nahrungsmittelallergien in der atopischen Dermatitis?
Bei Kindern mit moderater bis schwerer AD begünstigt der gestörte epidermale Barriereschutz das Eindringen von Umwelt- und Nahrungsmittelallergenen über die Haut, was die Sensibilisierungsrate und damit das Risiko für Nahrungsmittelallergien erhöht.
Leitlinien empfehlen eine gezielte Diagnostik nur bei klinischem Verdacht und keine pauschalen Eliminationsdiäten. Der Nutzen muss stets gegen potenzielle Risiken wie Mangelernährung abgewogen werden. Eine fachärztliche Begleitung ist notwendig.
Quellen:
- S3Leitlinie Atopische Dermatitis. AWMF. 2023.
- Heratizadeh A, et al. Springer Medizin. 2023.
- Versorgungsatlas. Inzidenz atopischer Erkrankungen. 2022.
Welche Rolle spielt der Juckreiz-Kratz-Zirkel in der Krankheitsdynamik?
Juckreiz ist ein Leitsymptom und führt über mechanische Schädigung zu weiteren Entzündungsreaktionen. Dieser Zirkel verstärkt Hautbarriere-Schäden und begünstigt Infektionen. Die Behandlung zielt auf eine Unterbrechung des Zirkels ab, z. B. durch Barrierepflege, antientzündliche Maßnahmen und Vermeidung von Provokationsfaktoren.
Quellen:
- CME MedLearning. JuckreizKratzZirkel. 2025.
- S3Leitlinie Atopische Dermatitis. 2023.
- Medizinische Hochschule Hannover. Informationsblatt AD. 2025.
Welche psychosozialen Auswirkungen sind klinisch relevant?
Die Erkrankung beeinträchtigt Schlaf, Konzentration und soziale Interaktionen erheblich. Juckreiz, sichtbare Ekzeme und Stigmatisierung können psychische Belastungen verstärken. Leitlinien empfehlen, psychosoziale Faktoren aktiv zu erfragen und bei Bedarf psychotherapeutische Angebote einzubinden.
Quellen:
- Wollenberg A, et al. Dtsch Ärztebl Int. 2023.
- AtopicHealthStudie. Versorgungsanalyse Deutschland. 2025.
- S3Leitlinie Atopische Dermatitis. 2023.
Welche Kriterien bestimmen die Notwendigkeit einer Eskalation der Therapie?
Eine Eskalation erfolgt, wenn trotz leitliniengerechter Basis und topischer Therapie anhaltende Entzündung, starker Pruritus oder relevante Lebensqualitätsbeeinträchtigung bestehen. Die Schweregradeinstufung sowie SCORAD/EASIWerte unterstützen die Entscheidung. Vor jeder Eskalation sollen Adhärenz, Triggerexposition und korrekte Basistherapie überprüft werden.
Quellen:
- S3Leitlinie Atopische Dermatitis. AWMF. 2023.
- Pradeau MA, et al. Die Dermatologie. 2026.
- Riedl E. Hautnah. 2024.
Referenzen
- Hay, R. J., et al. The global burden of skin disease in 2010: an analysis of the prevalence and impact of skin conditions. J Invest Dermatol. 2014 Jun;134(6):1527-1534.
- Hansen, I., et al. Epidemiologie von Hautkrankheiten in Deutschland: systematische Literaturanalyse des aktuellen Forschungsstands – Teil 2: nichtinfektiöse Hauterkrankungen. JDDG: Journal der Deutschen Dermatologischen Gesellschaft, 2022, 20: 445-457.
- Augustin, M., et al. Prevalence of skin lesions and need for treatment in a cohort of 90 880 workers. British Journal of Dermatology, Volume 165, Issue 4, 1 October 2011, 865–873
- Weidinger, S., et al. Filaggrin loss-of-function mutations predispose to atopic dermatitis. Nature Genetics 38.4 (2006): 447-453.
- S3-Leitlinie Atopische Dermatitis (AWMF-Registernr. 013-027) (2023) verfügbar unter: https://register.awmf.org/de/leitlinien/detail/013-027 Abgerufen am 17.09.2025
- Elidel® Fachinformation.
- Protopic® Fachinformation 2024.
Jetzt mehr entdecken
Weitere Informationen für Fachkreise:
Erhalten Sie Zugang zu vertiefenden Informationen rund um Therapieoptionen und aktuellen Studien. Mit Ihrem DocCheck-Login öffnen Sie außerdem den kostenlosen Bestellshop mit Servicematerialien für Ihre Patienten und Ihre Praxis.
👉 Mit DocCheck einloggen & mehr erfahren
💡 Hinweis: Wählen Sie beim erstmaligen Login bitte die Option „mit Datenübertragung“, damit Ihre Kontaktdaten für die Versandabwicklung unseres kostenlosen Bestellshops zur Verfügung stehen.