Dermatologie
Aktinische Keratosen
Aktinische Keratosen – Früh erkennen, gezielt behandeln
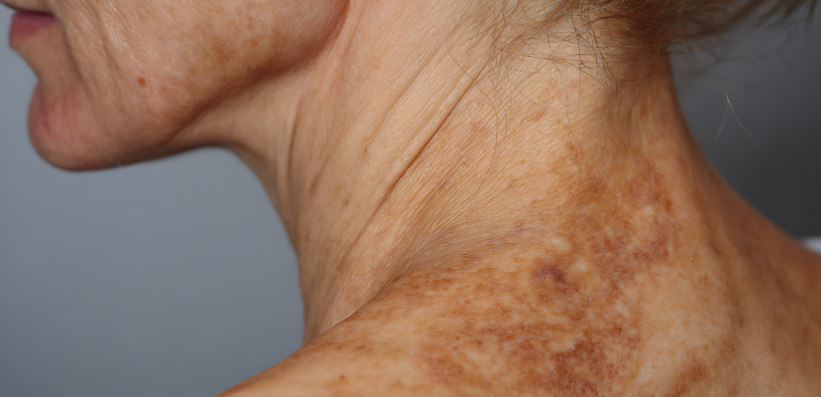
Aktinische Keratosen, auch bekannt als Solarkeratosen, sind eine der häufigsten präkanzerösen Hautveränderungen, die durch langjährige UV-Exposition entstehen. Besonders betroffen sind ältere Patienten mit heller Haut – oft an Stirn, Nase, Ohren oder Handrücken. Eine frühzeitige Diagnose ist entscheidend, um das Risiko einer Progression zum Plattenepithelkarzinom zu minimieren.
Fragen und Antworten rund um Aktinische Keratosen
Was sind aktinische Keratosen (AK) pathophysiologisch und welche Rolle spielt die Feldkanzerisierung?
Aktinische Keratosen sind UV-induzierte intraepidermale Keratinozytendysplasien und gelten als frühe Form einer keratinozytären Neoplasie mit potenzieller Progression zum kutanen Plattenepithelkarzinom (cSCC). Pathogenetisch dominieren chronische UV-Exposition, DNA-Schäden und klonale Expansion dysplastischer Keratinozyten. Klinisch liegen AK häufig in Arealen „chronischer Sonnenschäden“ vor; das Konzept der Feldkanzerisierung beschreibt dabei, dass nicht nur sichtbare Läsionen, sondern das gesamte Areal genetisch verändert sein kann. Eine Behandlung sollte daher je nach Ausdehnung sowohl einzelne Läsionen als auch das Feld adressieren.
Quellen
- Leitlinienprogramm Onkologie (DKG/ADO/DDG). S3Leitlinie „Aktinische Keratose und Plattenepithelkarzinom der Haut“, Version 2.0; 2022/2023. AWMFRegisternummer 032/022OL. Verfügbar unter: https://register.awmf.org/ (Zugriff: 16.02.2026).
- Kandolf L, Peris K, Malvehy J, et al. European consensusbased interdisciplinary guideline for diagnosis, treatment and prevention of actinic keratoses, epithelial UVinduced dysplasia and field cancerization. J Eur Acad Dermatol Venereol. 2024;38(6):10241047. doi:10.1111/jdv.19897.
Wie hoch ist das Progressionsrisiko einer AK zum invasiven Plattenepithelkarzinom?
Das individuelle Progressionsrisiko pro Läsion ist niedrig, variiert jedoch je nach Schweregrad und Patientenrisiko. In einer 4-Jahres Nachbeobachtung lag das Risiko für cSCC in zuvor behandelten Arealen bei 3,7 %; bei schweren AK (Olsen III) stieg es auf 20,9 % (bis 33,5 % bei zusätzlichem Therapiebedarf). Leitlinien betonen, dass eine sichere klinische Vorhersage der Progression nicht möglich ist und die Risikobewertung Feld und Patientenfaktoren einschließen sollte.
Quellen
- Ahmady S, Jansen MHE, Nelemans PJ, et al. Risk of invasive cSCC after different treatments for actinic keratosis: Secondary analysis of an RCT. JAMA Dermatol. 2022;158(6):634640. doi:10.1001/jamadermatol.2022.1034.
- Kandolf L, Peris K, Malvehy J, et al. J Eur Acad Dermatol Venereol. 2024;38(6):10241047. doi:10.1111/jdv.19897.
Welche Risikofaktoren begünstigen AK in Deutschland?
Haupttreiber ist kumulative UV-Exposition (natürlich und künstlich), begünstigt durch Outdoor-Berufe, Freizeitverhalten und Alter. Weitere Risikofaktoren sind heller Hauttyp (I/II), männliches Geschlecht, Immunsuppression (z. B. nach Organtransplantation) sowie eine Anamnese nichtmelanozytärer Hauttumoren. Nationale Institutionen weisen auf den anhaltenden Anstieg UV-assoziierter Hautkrebserkrankungen hin und empfehlen konsequenten UV-Schutz.
Quellen
- Leitlinienprogramm Onkologie. S3Leitlinie AK/PEK, Version 2.0; 2022/2023. AWMFNr. 032/022OL. Verfügbar unter: https://register.awmf.org/ (Zugriff: 16.02.2026).
- Bundesamt für Strahlenschutz (BfS). UVStrahlung – Informationen und Schutzempfehlungen. Verfügbar unter: https://www.bfs.de/DE/themen/opt/uv/uv_node.html (Zugriff: 16.02.2026).
Wie erfolgt die Diagnostik und wann ist eine Biopsie indiziert?
Die Diagnostik ist primär klinisch und wird durch Dermatoskopie unterstützt (z. B. „strawberrylike pattern“ im Gesicht); bei Verdacht auf Invasion (induriert, ulzeriert, schnell wachsend, schmerzhaft) ist eine histologische Abklärung angezeigt. Nichtinvasive Bildgebung wie RCM, OCT bzw. LCOCT kann die Abgrenzung zu Morbus Bowen und frühem cSCC erleichtern. Bei multiplen Läsionen sollte das gesamte Feld beurteilt werden, um die Therapie (läsions vs. feldgerichtet) zu planen.
Quellen
- Thamm JR, Welzel J, Schuh S. Diagnosis and therapy of actinic keratosis. J Dtsch Dermatol Ges. 2024;22(1):ePub ahead of print. doi:10.1111/ddg.15288.
- Leitlinienprogramm Onkologie. S3Leitlinie AK/PEK, Version 2.0; 2022/2023. AWMFNr. 032/022OL. Verfügbar unter: https://register.awmf.org/ (Zugriff: 16.02.2026).
Welche Klassifikationen werden für AK genutzt und was ist ihre Aussagekraft?
Klinisch wird häufig die Olsen-Klassifikation (I–III) nach Hyperkeratosegrad verwendet; histologisch die AKGrading-Systeme (I–III nach Ausmaß atypischer Keratinozyten) sowie proliferationsbasierte Scores (z. B. PROScore). Die prognostische Aussage einzelner Scores ist begrenzt; Progression wird stärker durch basale Proliferation und Feldcharakteristik als durch reine Schuppenstärke beeinflusst. In der Praxis unterstützt die Kombination aus klinischer Einschätzung, Feldbefund und Risikoprofil die Therapieentscheidung.
Quellen
- Thamm JR, Welzel J, Schuh S. J Dtsch Dermatol Ges. 2024;22(1):ePub. doi:10.1111/ddg.15288.
- Dirschka T, Schmitz L. From actinic keratosis to squamous cell carcinoma—answers to some open questions. Br J Dermatol. 2019;180:916921 (editorial). doi:10.1111/bjd.17637.
Wann ist eine läsionsgerichtete und wann eine feldgerichtete Therapie sinnvoll?
Läsionsgerichtete Verfahren (z. B. Kryotherapie, Kürettage, Ablation) sind geeignet für einzelne, klar begrenzte AK. Feldtherapien (z. B. topisches 5Fluoruracil, Imiquimod, Tirbanibulin, Photodynamische Therapie) adressieren sichtbare und subklinische Läsionen in Arealen chronischer Sonnenschäden und senken Rezidive in behandelten Feldern. Die Auswahl richtet sich nach Anzahl/Verteilung, Lokalisation (Gesicht/Skalp vs. Extremitäten), Adhärenz, Komorbidität sowie Patientenpräferenz.
Quellen
- Leitlinienprogramm Onkologie. S3Leitlinie AK/PEK, Version 2.0; 2022/2023. AWMFNr. 032/022OL. Verfügbar unter: https://register.awmf.org/ (Zugriff: 16.02.2026).
- Kandolf L, Peris K, Malvehy J, et al. JEADV. 2024;38(6):10241047. doi:10.1111/jdv.19897.
- Aggarwal I, Puyana C, Chandan N, et al. Field cancerization therapies for AK: An updated review. Am J Clin Dermatol. 2024;25:391405. doi:10.1007/s40257-023-00839-8.
Welche Rolle spielt die Photodynamische Therapie (PDT) – konventionell vs. Tageslicht-PDT?
PDT ist für nichthyperkeratotische AK im Gesicht/Skalp effektiv und liefert häufig sehr gute kosmetische Ergebnisse. Die Tageslicht-PDT zeigt vergleichbare Wirksamkeit bei deutlich geringerer Prozedur-Schmerzhaftigkeit, was die Akzeptanz verbessern kann. Protokolldetails (Präparation, Photosensibilisator, Belichtungsregime) beeinflussen Erfolg und Verträglichkeit; Patientenselektion (z. B. Feldbefall, Adhärenz) bleibt entscheidend.
Quellen
- Morton CA, Szeimies RM, Sidoroff A, Braathen LR. European guidelines for topical photodynamic therapy part 1. J Eur Acad Dermatol Venereol. 2013;27(5):536544. doi:10.1111/jdv.12031.
- Sotiriou E, Kiritsi D, Chaitidis N, et al. Daylight PDT for AK and field cancerization: Narrative review. Cancers (Basel). 2025;17(6):1050. doi:10.3390/cancers17061050.
Wie unterscheidet sich das Management bei immunsupprimierten Patienten (z. B. nach Organtransplantation)?
Immunsupprimierte haben eine höhere AK-Last und ein deutlich erhöhtes Progressionsrisiko zu cSCC; engmaschige Kontrollen und konsequenter UV-Schutz sind essenziell. Feldtherapien (z. B. 5FU, PDT) sind sinnvoll, häufig in sequenziellen oder kombinierten Schemata; die Wahl erfolgt individuell nach Nutzen/Risiko und Adhärenz. Leitlinien empfehlen eine besonders niedrige Schwelle zur Biopsie suspekter Läsionen und strukturierte Nachsorge.
Quellen
- Kandolf L, Peris K, Malvehy J, et al. JEADV. 2024;38(6):10241047. doi:10.1111/jdv.19897.
- Leitlinienprogramm Onkologie. S3Leitlinie AK/PEK, Version 2.0; 2022/2023. AWMFNr. 032/022OL. Verfügbar unter: https://register.awmf.org/ (Zugriff: 16.02.2026).
Welche Empfehlungen gibt es zur Nachsorge und zum Rezidivmanagement?
Nachsorge richtet sich nach individueller Risiko- und Feldsituation: Patienten mit multiplen AK, starker Feldkanzerisierung oder Immunsuppression benötigen häufig engmaschigere Kontrollen. Nach erfolgreicher Feld- oder Läsionstherapie sind erneute Läsionen im selben Areal häufig; erneute feldgerichtete Zyklen oder Kombinationen (z. B. zyklisches 5FU, PDT) sind gängige Strategien. Schulung zu UV-Schutz und Selbstinspektion ist integraler Bestandteil der Nachsorge.
Quellen
- Leitlinienprogramm Onkologie. S3Leitlinie AK/PEK, Version 2.0; 2022/2023. AWMFNr. 032/022OL. Verfügbar unter: https://register.awmf.org/ (Zugriff: 16.02.2026).
- Aggarwal I, Puyana C, Chandan N, et al. Am J Clin Dermatol. 2024;25:391405. doi:10.1007/s40257-023-00839-8.
Welche Präventionsmaßnahmen sind evidenzbasiert – inklusive Chemoprävention?
Konsequenter UV-Schutz (Schatten, Kleidung, Broad Spectrum Sonnenschutz, Vermeidung künstlicher UV-Quellen) ist zentral und reduziert AK-Last. Für Nicotinamid (Vitamin B3) zeigte eine PhaseIII Studie bei Hochrisiko-Patienten eine ~23 % Reduktion neuer keratinozytärer Tumoren und weniger AK; Einsatz in Deutschland erfolgt offlabel und individualisiert. Verhaltens und Umgebungsempfehlungen staatlicher Institutionen (z. B. BfS) ergänzen die medizinische Prävention.
Quellen
- Chen AC, Martin AJ, Choy B, et al. A phase 3 randomized trial of nicotinamide for skincancer chemoprevention. N Engl J Med. 2015;373:16181626. doi:10.1056/NEJMoa1506197.
- Bundesamt für Strahlenschutz (BfS). UVStrahlung – Schutz. Verfügbar unter: https://www.bfs.de/DE/themen/opt/uv/uv_node.html (Zugriff: 16.02.2026).
Welche Differenzialdiagnosen sind relevant und welche Warnzeichen sprechen für Invasion?
Differenzialdiagnosen umfassen u. a. Morbus Bowen (cSCC in situ), seborrhoische Keratose, lichenoide Keratose, Keratoakanthom und superfizielles Basalzellkarzinom. Warnzeichen für Invasion sind Verhärtung/Induration, Ulzeration, Blutung, Schmerz, rasches Wachstum und tastbare Lymphknoten; in diesen Situationen ist eine Biopsie obligat. Die aktuelle S3Leitlinie enthält hierzu diagnostische und therapeutische Algorithmen.
Quellen
- Leitlinienprogramm Onkologie. S3Leitlinie AK/PEK, Version 2.0; 2022/2023. AWMFNr. 032/022OL. Verfügbar unter: https://register.awmf.org/ (Zugriff: 16.02.2026).
- Deutsche Krebsgesellschaft. Pressemitteilung zur Aktualisierung der S3Leitlinie AK/PEK (12.01.2023). Verfügbar unter: https://www.krebsgesellschaft.de/ (Zugriff: 16.02.2026).
Referenzen
- S3-Leitlinie Aktinische Keratose und Plattenepithelkarzinom der Haut, AWMF): Aktinische Keratose und Plattenepithelkarzinom der Haut, Kurzversion 2.0, 2022, AWMF-Registernummer: 032/022OL https://register.awmf.org/de/leitlinien/detail/032-022OL; Abgerufen am 17.09.2025
Jetzt mehr entdecken
Weitere Informationen für Fachkreise:
Erhalten Sie Zugang zu vertiefenden Informationen und praxisnahen Materialien rund um das Therapiegebiet.
👉 Mit DocCheck einloggen & mehr erfahren
💡 Hinweis: Wählen Sie beim erstmaligen Login bitte die Option „mit Datenübertragung“, damit Ihre Kontaktdaten für die Versandabwicklung unseres kostenlosen Bestellshops zur Verfügung stehen.